10 obstáculos para la seguridad del paciente
Tiempo de lectura:
9 min
Si diez pacientes ingresan hoy a una institución sanitaria al menos uno de ellos(1) puede sufrir las consecuencias de un error médico.
Aunque, en honor a la verdad, podrían ser más.
Algunos estudios muestran que no todos estos incidentes se notifican y solo se conocen ante una alarma de la prensa o las redes sociales.
Estudios recientes han demostrado que la notificación de incidentes captura aproximadamente el 6% de los errores encontrados al hacer la revisión retrospectiva del historial del paciente(2).
El informe To Err is Human es el primer estudio que sirve como referencia para el análisis del problema de la seguridad del paciente. Se publicó en 1999 y fue elaborado por el Instituto de Medicina de los Estados Unidos. Los resultados de este estudio y otros se ven en este cuadro(3):
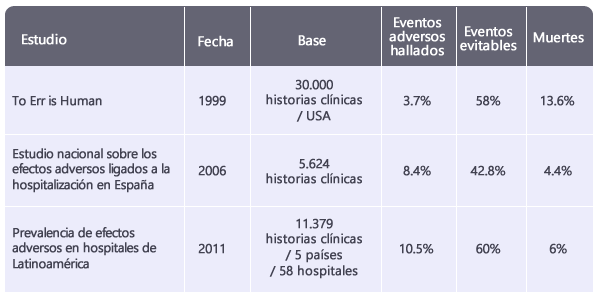
Claramente, las cifras revelan un gran problema en las instituciones de salud. Al extrapolar estas cifras al número real de pacientes en las ciudades o países, es evidente que se trata de un asunto de salud pública que debe resolverse. Desde 2002, la Organización Mundial de la Salud, la Comisión Europea, The Joint Commission International, entre otros, han realizado importantes esfuerzos por consolidar protocolos y prácticas más seguras en la atención a pacientes.
Los resultados son notorios:
10 obstáculos para la seguridad del paciente
A pesar de la búsqueda de una atención de calidad y de procesos seguros, aún no se perciben grandes cambios en las mediciones generales. La seguridad del paciente sigue siendo un gran problema.
¿Qué impide que en efecto en los hospitales se procure el menor daño posible a los pacientes? ¿Por qué no es posible reducir el riesgo? Por qué no han disminuido los errores. ¿Por qué la actividad sanitaria continúa mostrando casos adversos en lugar de prevenir y minimizar el daño?
La primera respuesta debe aludir al riesgo implícito en la atención sanitaria. Existe un flujo continuo de riesgos. Por ejemplo, podrían evitarse muchas infecciones asociadas a la atención sanitaria si al hospital asistieran menos pacientes adultos, pero esa no es una solución plausible. Podrían evitarse muchas infecciones en sitio quirúrgico si se realizaran menos intervenciones “sucias”, pero esa no es una salida lógica. El riesgo en las instituciones de salud es alto y, en consecuencia, el continuo riesgo debe ir entonces seguido de una continua seguridad. ¿Qué evitaría que los adultos mayores adquirieran una infección durante su permanencia en la institución sanitaria? ¿Qué evitaría que se produjera una ISQ aún en cirugías “sucias”? ¿Controlar los fluidos?
Si se conoce el problema es posible hallar una solución acorde. De hecho, si se trata el asunto como un problema que amerita solución, seguirán apareciendo innovaciones tan interesantes como las que la medicina ha producido en los últimos años.
Por eso exponemos 10 obstáculos comunes en las instituciones sanitarias para la seguridad del paciente:
Se ha evidenciado que los eventos adversos no suelen anotarse en las historias clínicas. Por lo tanto, la institución puede estar viviendo un gran problema de calidad y de morbi-mortalidad sin tener evidencia en sus indicadores. Disponer de un sistema ordenado de notificación de eventos adversos se correlaciona con la cultura de seguridad del paciente, porque lo que se mide, se mejora.
Es probable que la ausencia de datos se deba al cuidado que se quiere tener de la reputación de los profesionales de la salud y de la institución. Se teme a las demandas, al castigo de colegas, a la pérdida de la confianza del paciente y la disminución de pacientes en las instalaciones.
Las experiencias para implementar un programa de divulgación de eventos adversos a los pacientes dan cuenta de una reacción más positiva que negativa en los pacientes y en la salud mental de los profesionales.
Se asume como necesario crear un ambiente seguro para el reporte de los casos adversos.
El error humano se asume como uno de los fundamentos de la seguridad del paciente: ocurre y seguirá ocurriendo.
No obstante, ese riesgo puede ser controlado en la medida en que los casos anteriores sean conocidos y constituyan material de aprendizaje y soluciones efectivas.
El factor humano es clave tanto individual como colectivamente. Si bien el error puede originarse en la decisión de un profesional, el resto del equipo debe estar en capacidad de detener el daño. Una pobre comunicación entre los médicos, enfermeras y paramédicos contribuye a aumentar el riesgo de los pacientes. Así mismo, la mala información y el ingreso permanente de nuevo personal, que obliga al equipo a estar siempre en curva de aprendizaje.
Mejorar la interacción entre los miembros del equipo es una de las grandes estrategias para aumentar la seguridad del paciente.
Así mismo, la estabilidad laboral y la capacitación con mejores técnicas de formación aumenta la posibilidad de tener equipos expertos.
Se ha detectado que la deficiencia en la implementación de listas de chequeos y protocolos produce limitados resultados en la seguridad del paciente. Se debe entender que las listas de chequeo son soluciones técnicas que bien usadas producen buenos resultados.
El primer paso para la implementación exitosa de una lista de chequeo o un nuevo protocolo es la actitud positiva de las personas. Aceptar el cambio, creer en la seguridad del paciente, sentirse seguro al implementar el protocolo es clave.
En las instituciones es usual el ingreso de personas referenciadas o que han logrado un buen impacto en la entrevista de trabajo.
Sin embargo, estas dos herramientas de selección no garantizan que el profesional tenga la capacidad de interactuar positivamente en la cultura y con el equipo humano existente.
La selección del personal exige inversión en los procesos de selección. No basta con una entrevista, se requiere validar las habilidades y competencias.
Las labores requieren concentración, pero, al mismo tiempo, son comunes los factores de distracción.
Una solución es eliminar esos momentos o procesos que provocan la pérdida de concentración. Por ejemplo, ¿qué error podría cometer un cirujano al sentirse incómodo porque su bata está empapada de sangre? ¿Es posible minimizar ese riesgo?
Otra solución es disponer de personal suficiente para la atención de los pacientes, de manera tal que puedan dedicar el tiempo necesario a todos los procedimientos e imprevistos que suelen presentarse con un enfermo.
Los imprevistos que surgen durante la atención de un paciente suelen desencadenar decisiones que aumentan el riesgo para el paciente. Se requiere que los profesionales sepan manejar situaciones de crisis.
La práctica médica tiene uno de los mejores sistemas de aprendizaje humano: la exposición en vivo y en directo al tratamiento del paciente. Pero no siempre en esas experiencias ocurren las emergencias. Los momentos de crisis requieren capacitación y entrenamiento. Los simuladores -al estilo de la aviación- han ingresado a la formación de los profesionales.
Es usual que no se tenga en cuenta al paciente para mejorar las condiciones de seguridad. Los profesionales pueden estimar que el paciente carece de formación o no acepta su condición de salud; los pacientes pueden sentirse intimidados a participar en el proceso; el sistema promueve la autoridad del médico, no permite que se dedique tiempo al paciente y establece patrones en las relaciones paciente-cuidador.
La Declaración de Londres, respaldada por la Organización Mundial de la Salud, promueve la participación de los pacientes para mejorar la seguridad de la atención médica en todo el mundo. Por ejemplo, en la prevención de infecciones asociadas a la atención sanitaria al estar pendiente de la higiene de manos de los profesionales de la salud.
Las decisiones administrativas pueden aumentar el riesgo de los pacientes. Dar de alta antes de tiempo, solicitar o no un examen de diagnóstico, no disponer de insumos y dispositivos médicos efectivos, por ejemplo, son las situaciones que provocan frustración entre los profesionales que buscan dar una alta calidad en la atención a sus pacientes.
La cultura de la seguridad será posible cuando se cambie el paradigma y se evidencie que la prevención resulta en un ejercicio más rentable para la institución y que ese esfuerzo será reconocido por los pacientes al preferirlos y calificarlos.
Los riesgos que ocurren en la práctica médica son múltiples y habituales. Para minimizarlos es necesario conocer los factores latentes que ayudan al error humano. La teoría del “queso suizo para la seguridad del paciente” sugiere que siempre hay capas protectoras que impiden que el profesional cometa el error. Cuando se presentan defectos en las capas (los huecos del queso) aparecen los eventos adversos.
Las cifras muestran que es posible evitar aproximadamente la mitad de estos incidentes. Al conocerlos, se analizará capa por capa para detectar cuál falló: los dispositivos médicos disponibles, la mala comunicación del equipo de trabajo, los malos hábitos del paciente, el cansancio, la inexperiencia o la falta de atención del profesional a cargo. En este análisis no se indagará por el culpable sino por las causas del error. Así, se irá creando un clima de confianza para poder notificar las fallas y aplicar las soluciones que nos lleven a mejorar la seguridad del paciente.
Conclusión
La seguridad del paciente comienza por la inversión en el factor humano. Crear equipos consolidados y expertos, capaces de reconocer un error y corregirlo a tiempo o de analizarlo sin señalar culpables es la ruta hacia la cultura de seguridad. Solo en un ambiente seguro será posible hacer mediciones y evaluaciones estandarizadas, que sirvan de aprendizaje y puedan utilizarse en la capacitación a otros grupos.
(1) N. Sevdalis, L. Hull, DJ Birnbach, Mejorar la seguridad del paciente en el quirófano y la atención perioperatoria: obstáculos, intervenciones y prioridades para acelerar el progreso, BJA: British Journal of Anesthesia , Volumen 109, Edición suppl_1, diciembre de 2012, páginas i3 –I16, https://doi.org/10.1093/bja/aes391
(2) Ibidem
(3) Dr. Cristián Roccoa, Dr. Alejandro Garrido, Patient Safety and Safety Culture, se puede ver en: https://www.sciencedirect.com/science/article/pii/S0716864017301268#:~:text=Seg%C3%BAn%20la%20OMS%20(Organizaci%C3%B3n%20Mundial,de%20la%20asistencia%20sanitaria4.
Por Katy Schuth B. – Redactora






