Actualizado abril 1 – 2025
Publicado agosto 18 – 2022
El problema de entrar en contacto
con los fluidos de un paciente
Tiempo de lectura:
6 min
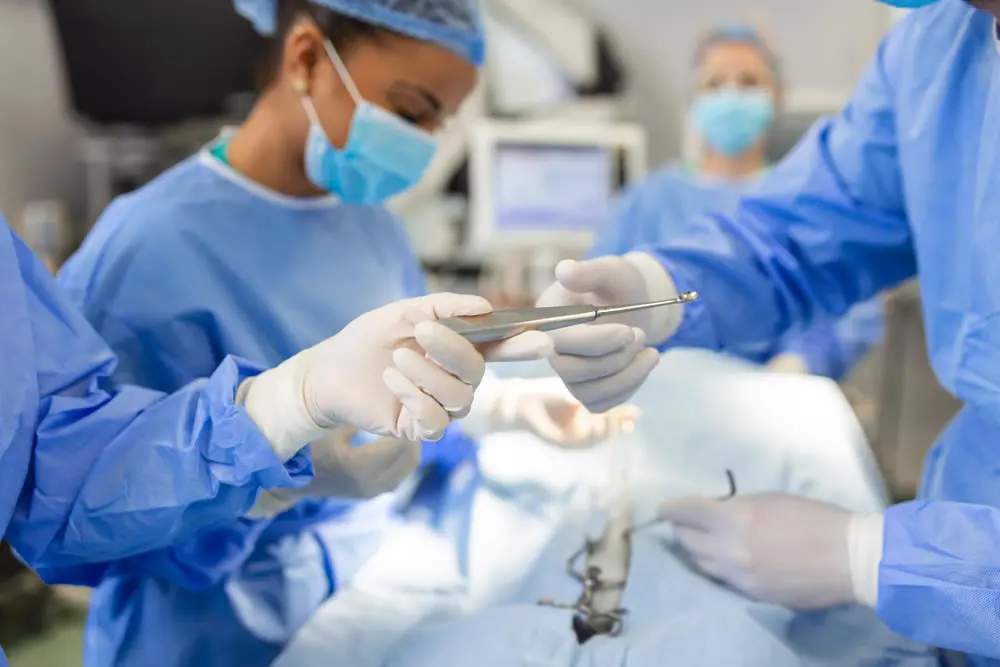
El personal de una institución sanitaria siempre está en riesgo de entrar en contacto con fluidos corporales de los pacientes durante sus jornadas de trabajo. Este no es solo un problema para los médicos y enfermeros, afecta a cualquiera que desempeñe sus labores en un hospital, una clínica o un laboratorio. La exposición a estos fluidos puede causar enfermedades graves y generar costos adicionales para la institución.
Un paciente débil por su enfermedad puede ser portador de muchos microorganismos patógenos: sus líquidos corporales como la sangre y las secreciones respiratorias pueden contener virus y bacterias peligrosas. El personal entrará en contacto con este material fácilmente, y podrá contaminarse y continuar transmitiendo la infección a otras personas al tocarlas, hablarles e intervenirlas.
Descripción del problema
Las bacterias y virus son microorganismos patógenos que pueden permanecer durante minutos, horas y hasta días en superficies, fluidos y equipos. Suelen «aprovechar» oportunidades para ingresar a un nuevo huésped. Por ejemplo:
Cómo sucede el contagio
Como se observa, el riesgo es permanente si no se toman las medidas de precaución adecuadas. Tener un entorno seguro de trabajo exige la atención de cada uno de los empleados durante los posibles momentos críticos, aquellos en los que podrás tener contacto con materiales contaminados.
Las principales vías de transmisión de infecciones originadas los fluidos de los pacientes son:
Muchas de las situaciones durante a atención sanitaria no representan alto riesgo. Bien porque la carga de virus y bacterias no es alta, porque no estuviste expuesto a ella durante mucho tiempo o estabas bien protegido. Sin embargo, sí hay ocasiones de mayor riesgo.
En 1987, el Centro de Control de Enfermedades, CDC, en Atlanta, Estados Unidos, fijó este criterio que aún hoy se mantiene: todo paciente, diagnosticado o no con alguna infección, debe ser “considerado potencialmente infectante”.
CDC determinó que algunos fluidos corporales representaban -de acuerdo con las evidencias- mayores riesgos que otros porque eran portadores de microorganismos patógenos que podrían transmitir fácilmente el SIDA, la Hepatitis B y la Hepatitis C, Hepatitis Delta, Sífilis e infecciones respiratorias.
Los líquidos de precaución universal son estos:
-
Sangre
-
Semen
-
Secreción vaginal
-
Leche materna
-
Líquido cefalorraquídeo
-
Líquido sinovial
-
Líquido pleural
-
Líquido amniótico
-
Líquido peritoneal
-
Líquido pericárdico
-
Cualquier otro líquido contaminado con sangre
Los dispositivos médicos, equipos, instrumental, camillas, ropa hospitalaria y quirúrgica, guantes, tejidos y materiales que hayan tenido contacto con estos líquidos deben ser considerados material potencialmente infeccioso (MPI).
Para la prevención y control de infecciones transmitidas de pacientes a personal de la salud el CDC creó una guía universal que se conoce en todo el mundo como Precauciones universales. Este manual está basado en evidencias científicas y busca que en cualquier institución de atención médica estemos seguros.
Medidas de bioseguridad para minimizar el riesgo de entrar en contacto con fluidos
Los protocolos para prevenir infecciones asociadas a la atención sanitaria, IAAS, se centran en estos aspectos:
Conclusión
El contacto con los fluidos corporales de los pacientes es un riesgo biológico permanente para el personal de salud. La mejor forma de evitarlas es comprender las formas de contagio y aplicar los protocolos.
Tu seguridad y la de tus pacientes depende de seguir los protocolos medidas. Comparte este artículo con tus compañeros y asegúrate de aplicar estas precauciones todos los días.
Por Katy Schuth B. – Redactora