Actualizado junio 18 – 2024
Publicado marzo 10 – 2022
10 criterios para elegir empaques para esterilizar
Tiempo de lectura:
7 min
La esterilización es un proceso crítico en cualquier institución sanitaria y cada vez supone más retos. Hoy hay más equipos sofisticados para los procedimientos quirúrgicos, más métodos de esterilización y menos tiempo para cumplir con la alta demanda de insumos estériles para toda la institución.
Las centrales de esterilización tienen una gran responsabilidad en el control de infecciones asociadas a la atención sanitaria: entregar a las distintas áreas de la institución los materiales y equipos para ser usados sin riesgos para los pacientes y el personal. Cada etapa del proceso para habilitar el uso de un producto médico estéril afecta el resultado final. Los errores, inconvenientes, incluso las dudas sobre la seguridad del objeto, suponen que el material no debe usarse, aunque haya sido sometido a esterilización.
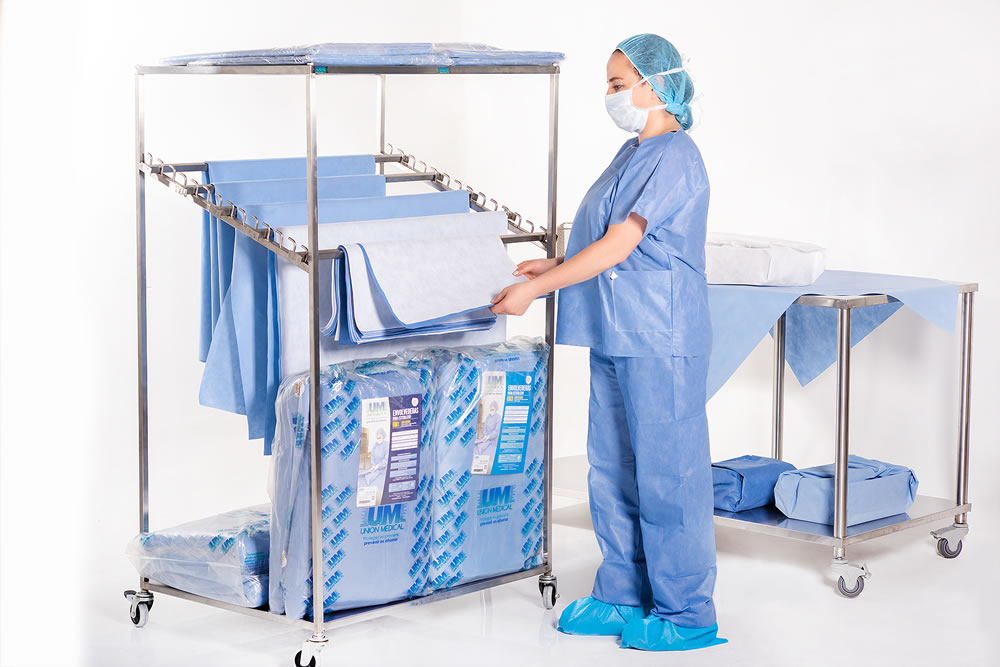
En todo este proceso el empaque de esterilización es esencial. Las funciones que debe cumplir son ruta crítica:
Decidir el empaque, todo un reto
El empaque es el material que se utiliza para envolver el elemento a esterilizar; por sus características de permeabilidad, permite la esterilización; y proporciona protección física al elemento hasta su uso.
Existen varios tipos de empaques de esterilización: papeles, telas, contenedores y materiales no tejidos. Algunos tienen grado médico y otros no.
Elegir un empaque de esterilización exige conocimiento y análisis. Se trata de una decisión que combina rigor científico con rigor administrativo. Efectividad y costo. El costo de cualquier sistema de barrera estéril está relacionado con su efectividad: Un empaque adecuado optimiza el proceso en la central de esterilización y protege la seguridad del paciente y del personal. Si es necesario repetir el proceso de esterilización por una falla en el material, no podrá considerarse óptimo ni económico.
Normas para los empaques de esterilización
En la industria es usual la utilización del término «grado médico» para diferenciar a los empaques diseñados específicamente para la esterilización y que obedecen a estándares aprobados. En este caso, se controla la porosidad y la capacidad de repelencia al agua, los dos factores más importantes para permitir la esterilización y servir luego de barrera para conservarlos estéril.
Los empaques que no son grado médico no cumplen con los estándares o bien no cuentan con la garantía para certificar las características exigidas por las normas.
Por ejemplo, en Estados Unidos, la agencia de gobierno para la Vigilancia de Alimentos y Medicamentos, FDA,[1] considera a los empaques para esterilizar «dispositivos médicos de Clase II», y los usuarios deben seguir las pautas de los fabricantes para poder garantizar la seguridad de los pacientes. En Colombia, el Ministerio de Salud y Protección Social, determinó en el decreto 4725 de 2005 que los fabricantes y comercializadores requieren un permiso especial, el Registro Sanitario INVIMA, para poder fabricar o comercializar envolvederas para esterilizar. En Chile, la norma técnica de esterilización aparece ante la evidencia de que «existe la posibilidad de introducir agentes microbianos en tejidos en los cuales estos no están normalmente presentes, generando colonizaciones e infecciones, tal como se ha demostrado en brotes de infecciones asociados a fallas en el proceso de esterilización y desinfección [2]». Esta normatividad puede leerse en otras leyes de la salud a lo ancho del mundo.
Los 10 criterios para determinar el tipo de empaque
En general, las instituciones que han diseñado buenas prácticas para la esterilización y control de IAAS coinciden en los criterios básicos que deben tenerse en cuenta para elegir los sistemas de barrera estéril. Se trata de cumplir con las pruebas técnicas para verificar el desempeño del material del empaque y las recomendaciones para que el protocolo de seguridad funcione.
Los criterios son técnicos. Si estas características se cumplen en los sistemas de barrera seleccionados, entonces el efecto será multiplicador: la central de esterilización será más eficiente, generará menos costos y la institución tendrá menos casos de infecciones nosocomiales.
Veamos los criterios de la PAHO[3] y de otros protocolos que hemos tenido ocasión de conocer:
1. Porosidad/ permeabilidad
Exigencia: alta
El material debe permitir que el esterilizante (calor húmedo, óxido de etileno, peróxido de hidrógeno y formaldehído) penetre, sature y entre en contacto directo con cada parte del objeto. De lo contrario, el dispositivo no será esterilizado y se pondrá al paciente en riesgo de adquirir una infección durante la atención sanitaria.
A la rotura:
el material del sistema de barrera no debe dañarse al recibir punzadas o pinchazos de los equipos o dispositivos. Si el material se rompe, no será seguro, no será capaz de conservar el equipo en modo estéril hasta su uso.
Al desgarro:
el desgarro ocurre, por ejemplo, después de la rotura. Si se aplica fuerza a la rotura, esta continuará. Pero el daño inicial -estallido- es la causa del verdadero problema. Además, si el material no resiste el peso del equipo, podría desgarrarse. Roto, no ofrece protección.
A la abrasión:
una envolvedera debe resistir el roce con los equipos, las manos del profesional que lo manipula y las cintas para cerrar o marcar. No debe desprender pelusas al ser manipulado.
Al aire:
la AORN (Association of Perioperative Registered Nurses) incluye la resistencia a partículas dentro de su lista de características. Los sistemas de barrera no deben permitir que microrganismos presentes en el ambiente traspasen hasta los dispositivos médicos mientras están en almacenamiento y/o transporte.
3. Resistente al proceso de esterilización
Exigencia: alta
El material debe resistir las altas temperaturas y agentes esterilizantes sin alterar su estructura.
4. Desprendimiento de partículas
Exigencia: alta
La tolerancia a desprendimiento de partículas debe ser cero. Si el material desprende partículas o motas y pelusas, estas podrían servir de transporte de microorganismos, infectar al paciente, crearle una reacción por cuerpo extraño o viajar por el torrente sanguíneo hasta causar una embolia.
5. Repelencia
Exigencia: alta
El material de las envolvederas y empaques de esterilización debe ser capaz de repeler agua, alcohol y otros líquidos para poder garantizar que el equipo o dispositivo médico mantenga su esterilidad en almacenamiento o transporte hasta su uso.
6. Memoria
Exigencia: alta
Existen empaques con “mala memoria”, es decir, tratan de mantener la forma en la que estaban. Si esto ocurre, la labor de desempacar será difícil y no ayudará a la asepsia.
7. Facilidad de uso
Exigencia: media-alta
El material debe ser fácil de manipular. No solo se requiere agilidad en el momento de preparar los dispositivos médicos para esterilizar; se requiere que el material no sea agresivo con las manos de los profesionales que están envolviendo o almacenando. Enfermedades en la piel por abrasión o pequeños cortes en la piel por bordes filosos son foco de infección.
8. Tamaño
Exigencia: media-alta
Idealmente, el material debe tener un tamaño suficiente para distribuir de manera organizada el objeto o los objetos. El tamaño debe permitir cerrar y abrir sin dificultad. No deben empacarse elementos muy grandes o muy pesados, debe tenerse en cuenta la mecánica corporal.
9. Atóxico
Exigencia: alta
Este es un criterio de la Norma ISO 11607- 1. Exige que los empaques de esterilización sean biocompatibles. Es lógico: si los equipos y dispositivos van a estar en contacto con seres humanos no deberán ser un riesgo tóxico de ningún modo. El empaque no debe tener ingredientes tóxicos ni colorantes y eso incluye la forma de marcar.
10. Presentación ascética
Exigencia: media-alta
Los empaques deben presentarse cerrados y permitir una apertura segura. Deben dar una indicación clara de que han sido abiertos. Además, el material debe permitir que las etiquetas de marcado queden bien adheridas hasta su uso y no desprendan motas.
[1] https://www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfcfr/CFRSearch.cfm?fr=880.6850
A sterilization wrap (pack, sterilization wrapper, bag, or accessories, is a device intended to be used to enclose another medical device that is to be sterilized by a health care provider. It is intended to allow sterilization of the enclosed medical device and also to maintain sterility of the enclosed device until used.
[2] Norma General Técnica N° 199 sobre esterilización y desinfección de alto nivel y uso de artículo médicos estériles
[3] https://www3.paho.org/bra/dmdocuments/amr-manual-esterilizacion.pdf
Por Katy Schuth B. – Redactora