Actualizado abril 21 – 2026
Revisado junio 18 – 2024
Publicado marzo 10 – 2022
Claves técnicas y administrativas para elegir el empaque de esterilización
Tiempo de lectura:
7 min
La elección de envolvederas tiene implicaciones críticas para la sostenibilidad de las instituciones sanitarias y para la salud de los pacientes. En este sentido, se justifica realizar una selección rigurosa, basada en criterios científicos y administrativos bien definidos.
La esterilización en entornos críticos, como hospitales y clínicas, enfrenta desafíos cada vez más complejos: equipos quirúrgicos sofisticados, múltiples métodos de esterilización y una alta demanda de insumos estériles que exigen soluciones eficientes y en poco tiempo. Las centrales de esterilización tienen una gran responsabilidad en el control de infecciones asociadas a la atención sanitaria: entregar a las distintas áreas de la institución los materiales y equipos para ser usados sin riesgos para los pacientes y el personal. Cada etapa del proceso para habilitar el uso de un producto médico estéril afecta el resultado final.
Las centrales de esterilización tienen una gran responsabilidad en la productividad de su institución sanitaria y en el control de infecciones asociadas a la atención sanitaria (IAAS): deben entregar a tiempo, a las distintas áreas de la institución, todos los materiales y equipos para ser usados, sin riesgos para los pacientes y el personal.
Cada etapa del proceso de esterilización para habilitar el uso de un producto médico es crítica, como lo es también el sistema de barrera estéril que se utiliza.
Problemas recurrentes en tu central de esterilización
Un empaque inadecuado puede estar detrás de problemas como:
Aumento de infecciones asociadas a la atención sanitaria (IAAS)
Una de las primeras hipótesis ante un brote es el uso de equipos contaminados. Una situación incómoda para el equipo de la central de esterilización y muy costosa para la institución.
Retraso en cirugías y procedimientos
La causa se identifica como incumplimiento en las entregas de material estéril. Al bajar la capacidad de atención, se afectan los ingresos.
–
–
Reprocesos frecuentes
Ante la sospecha de contaminación, se repiten las esterilizaciones, aumentando costos operativos y tiempos de respuesta.
Desgaste prematuro de autoclaves y mantenimientos no esperados
Las cargas por reprocesos generan extra-costos.
–
Personal desmotivado
Al ver que los esfuerzos no se traducen en resultados confiables.
–
Ineficiencia general
Este conjunto de fallas —reprocesos, retrasos, IAAS, desmotivación— aparece ante la dirección como una gestión deficiente de la central de esterilización.
Lo paradójico ante la pérdida de credibilidad de la central de esterilización es que el origen puede ser un empaque inadecuado, no la competencia del equipo. Por lo tanto, la forma para ayudar a resolver o mitigar cada uno de estos puntos está en elegir correctamente la envolvedera.
Seleccionar la envolvedera adecuada
Elegir la envolvedera correcta es una decisión que combina rigor científico y administrativo. El costo de cualquier sistema de barrera estéril debe medirse en función de su efectividad. Si un material falla y se requiere repetir el proceso de esterilización, los costos asociados aumentan considerablemente. Aún más importante, si no asegura la esterilización adecuada, los riesgos de infecciones asociadas a la atención en salud (IAAS) deben valorarse.
Así, la efectividad del empaque no solo determina el éxito en la eliminación de microorganismos patógenos, también influye y directamente en la capacidad de atención de cualquier institución sanitaria.
Normas para los empaques de esterilización
La agencia de gobierno de los Estados Unidos para la vigilancia de alimentos y medicamentos, FDA,[1] considera a los empaques para esterilizar “dispositivos médicos de Clase II”, es decir, los usuarios deben seguir las pautas de los fabricantes para poder garantizar la seguridad de los pacientes.
En Europa, existe una serie de normas armonizadas y directivas que garantizan la calidad y seguridad de los sistemas de barrera estéril y los procesos asociados.
En Latam, hay países como Colombia y Chile, con regulación estricta. Colombia tiene un marco regulatorio sólido que exige el Registro Sanitario del INVIMA[2] para la producción y comercialización de empaques destinados a la esterilización. Los fabricantes deben cumplir con estándares específicos de seguridad y eficacia para garantizar que los productos mantengan la esterilidad hasta su uso. Además, recientemente aprobó el Manual de buenas prácticas de reprocesamiento de dispositivos médicos y elementos reutilizables (DMER). Chile también cuenta con normativas diseñadas para asegurar que los productos sean seguros y eficaces, contribuyendo a la protección de la salud pública. En México, la COFEPRIS supervisa la autorización de productos médicos, incluidos los empaques para esterilizar.
En otros países, como Perú y Argentina, se observan desafíos en términos de cumplimiento y vigilancia. Esto podrá cambiar en los próximos años dado el esfuerzo de la Organización Panamericana de la Salud (OPS) para fortalecer y darle uniformidad a estas regulaciones en el futuro.
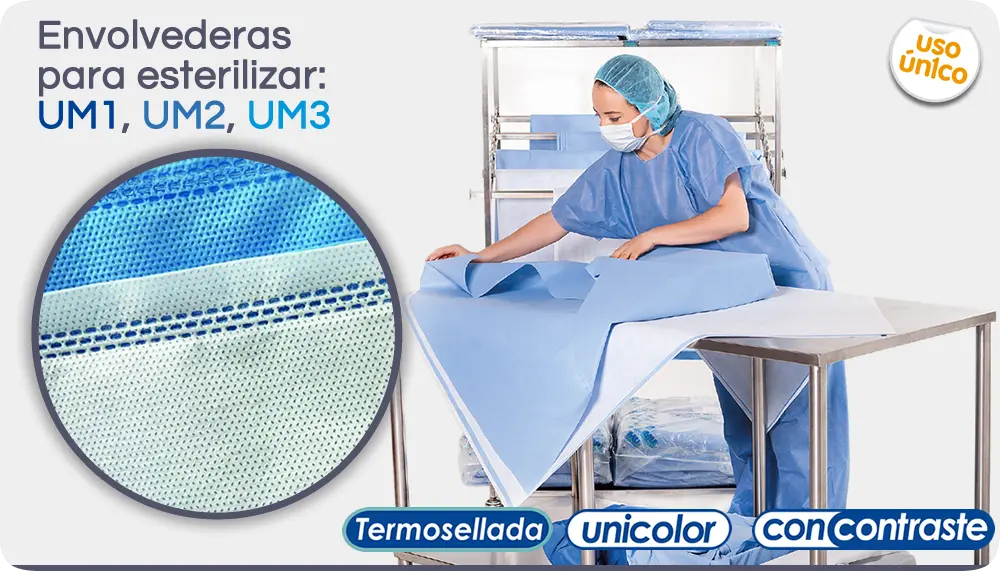
Empaques para todo el proceso
En general, todas las instituciones que han diseñado buenas prácticas para la esterilización coinciden en los criterios generales que deben tenerse en cuenta para elegir los sistemas de barrera estéril. Podemos resumir que el material de empaque debe trabajar bien antes de la esterilización, durante el almacenamiento y transporte y justo antes del uso del dispositivo estéril. El empaque debe:
12 criterios para determinar el tipo de empaque
¿Qué criterios deben aplicarse para decidir qué tipo de empaque de esterilización debe usar la institución? Un empaque debe cumplir con una serie de requisitos para ser efectivo en todas las fases del proceso. Los siguientes criterios están basados en las recomendaciones de la Organización Panamericana de la Salud (OPS), la Agencia de Estados Unidos para el Desarrollo Internacional (USAID) y nuestra experiencia asesorando instituciones en varios países.
1. Porosidad / permeabilidad

Exigencia: Alta
Problema:
Una envolvedera con baja porosidad impide que los agentes esterilizantes (vapor, óxido de etileno, peróxido de hidrógeno) lleguen a todas las superficies, generando esterilización incompleta. Microorganismos activos pueden causar infecciones graves o la muerte.
Solución:
Permitir que el esterilizante penetre, sature y contacte cada parte del objeto. Ideal: certificado por autoridad competente.
2. Resistencia al estallido

Exigencia: Alta
Problema:
Si la envolvedera se daña al recibir punzadas o pinchazos de equipos o dispositivos, no es segura.
Solución:
Conservar la esterilidad de los equipos hasta el uso al resistir romperse durante manipulación o almacenamiento.
3. Resistencia al desgarro

Exigencia: Alta
Problema:
El material no resiste condiciones normales de manejo (peso del equipo, pinchazos). Al aplicar fuerza, se desgarra. Roto, no ofrece protección.
Solución:
Permanecer intacta durante todas las fases del proceso: esterilización, manipulación y almacenamiento.
4. Resistencia a la abrasión

Exigencia: Alta
Problema:
El material no resiste el roce con equipos, manos o cintas, y desprende fibras, pelusas y partículas.
Solución:
Ser segura y no actuar como vehículo de microorganismos o partículas que causen reacciones inflamatorias o infecciones.
5. Desprendimiento de partículas

Exigencia: Alta
Problema:
Si desprende partículas, motas o pelusas, estas pueden transportar microorganismos, causar infecciones, reacciones inflamatorias por cuerpo extraño o incluso embolias.
Solución:
Tener tolerancia cero al desprendimiento de partículas.
6. Repelencia a líquidos

Exigencia: Alta
Problema:
En instituciones sanitarias se usan agua, soluciones salinas y alcohol. Si penetran la envolvedera durante almacenamiento o transporte, contaminan el equipo. La sospecha obliga a reprocesar.
Solución:
Repeler agua, alcohol y otros líquidos para garantizar la esterilidad en almacenamiento y transporte.
7. Memoria

Exigencia: Alta
Problema:
Un empaque con “mala memoria” trata de mantener su forma, dificultando empacar y desempacar. Crítico cuando se requiere disminuir jornada laboral y entregas a tiempo.
Solución:
Permitir manipulación fácil y rápida, manteniendo la asepsia del material médico.
8. Facilidad de uso

Exigencia: Media / Alta
Problema:
Bordes filosos o material tosco provocan cortes o enfermedades en la piel. Incómodo, ralentiza el trabajo y crea focos de infección.
Solución:
Ser un material fácil de manipular, con tamaño suficiente para distribuir objetos sin dificultad y de manera organizada.
9. Atóxico

Exigencia: Alta
Problema:
Si los equipos y dispositivos entran en contacto con seres humanos, no pueden ser un riesgo tóxico. El empaque no debe tener ingredientes dañinos ni colorantes, incluyendo la marcación.
Solución:
Ser biocompatible.
10. Resistencia al aire

Exigencia: Alta
Problema:
Una envolvedera inadecuada falla como barrera estéril cuando permite la entrada de partículas, polvo o microorganismos del aire al equipo ya esterilizado. Compromete la seguridad del paciente.
Solución:
Aislar completamente el contenido esterilizado del entorno.
11. Sostenibilidad

Exigencia: Media / Alta
Problema:
Los empaques generan grandes cantidades de residuos. Si no están bien diseñados, exigen alto consumo de energía y agua limpia.
Solución:
Tener la posibilidad de reutilizarse en otros usos antes de su disposición final. Ideal: reducir materia prima para nuevos ciclos de producción.
12. Costo-efectividad
Exigencia: Alta
Problema:
Un material que no ayuda al buen desempeño es costoso: aumenta riesgo de infecciones, costos operativos, disminuye capacidad de atención y afecta todo el sistema.
Solución:
Resolver problemas de la central de esterilización antes, durante y hasta el uso. Reduce horas de trabajo y costos y aumenta beneficios esperados.
Un empaque que cumple con estos doce criterios protege al paciente, y optimiza toda la cadena de esterilización: desde el trabajo del personal hasta la vida útil de los autoclaves, pasando por la reputación de la institución.
Conclusión
Un empaque adecuado tiene un efecto multiplicador en toda la institución sanitaria: se tendrá mayor eficiencia en la central de esterilización y entregas seguras y a tiempo, menor tasa de reprocesos, una reducción de IAAS y aumentará la protección real del paciente y del personal sanitario.
Al elegir una envolvedera de esterilización con rigor científico y rigor administrativo los resultados serán los mejores. Porque la efectividad y los costos van de la mano: lo barato puede salir muy caro en términos de seguridad.
¿Buscas empaques adecuados para tu institución?
Las Envolvederas para esterilizar de UM, cumplen con todos los requisitos.
Fuentes:
[1] https://tinyurl.com/4jwnwwy6
A sterilization wrap (pack, sterilization wrapper, bag, or accessories, is a device intended to be used to enclose another medical device that is to be sterilized by a health care provider. It is intended to allow sterilization of the enclosed medical device and also to maintain sterility of the enclosed device until used.
[2] DECRETO NÚMERO 4725 DE 2005 (Diciembre 26) por el cual se reglamenta el régimen de registros sanitarios, permiso de comercialización y vigilancia sanitaria de los dispositivos médicos para uso humano.
Por Katy Schuth B. – Redactora